张鹰医生的科普号
- 精选 门脉高压症外科—脾部分切除断流术
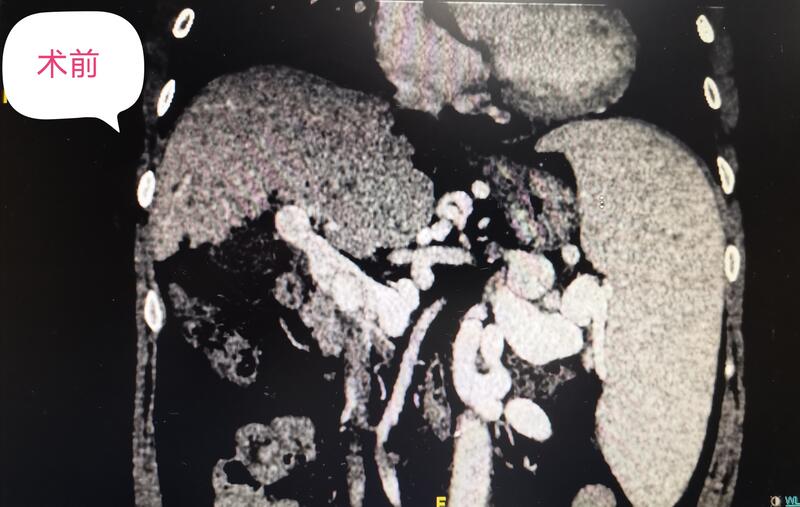
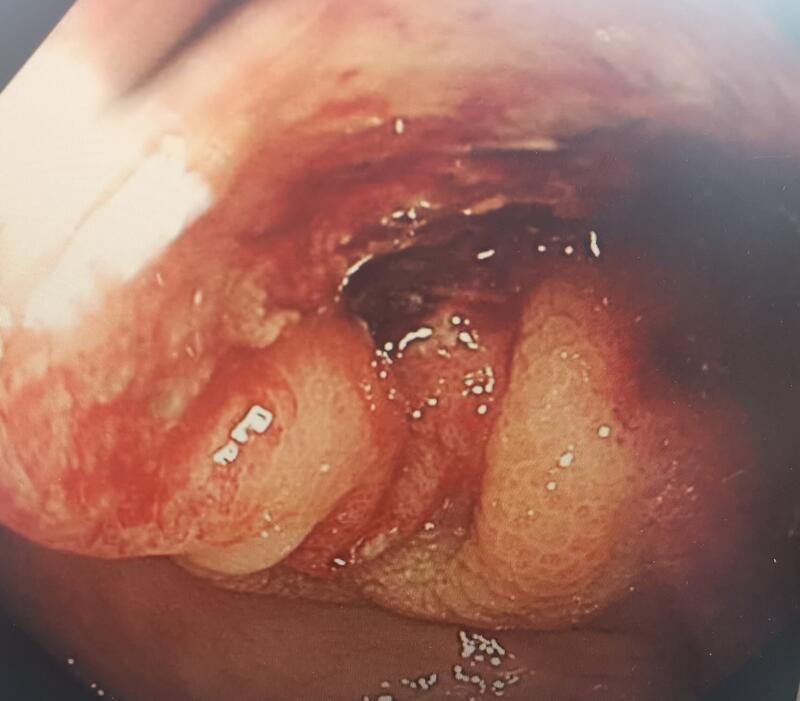
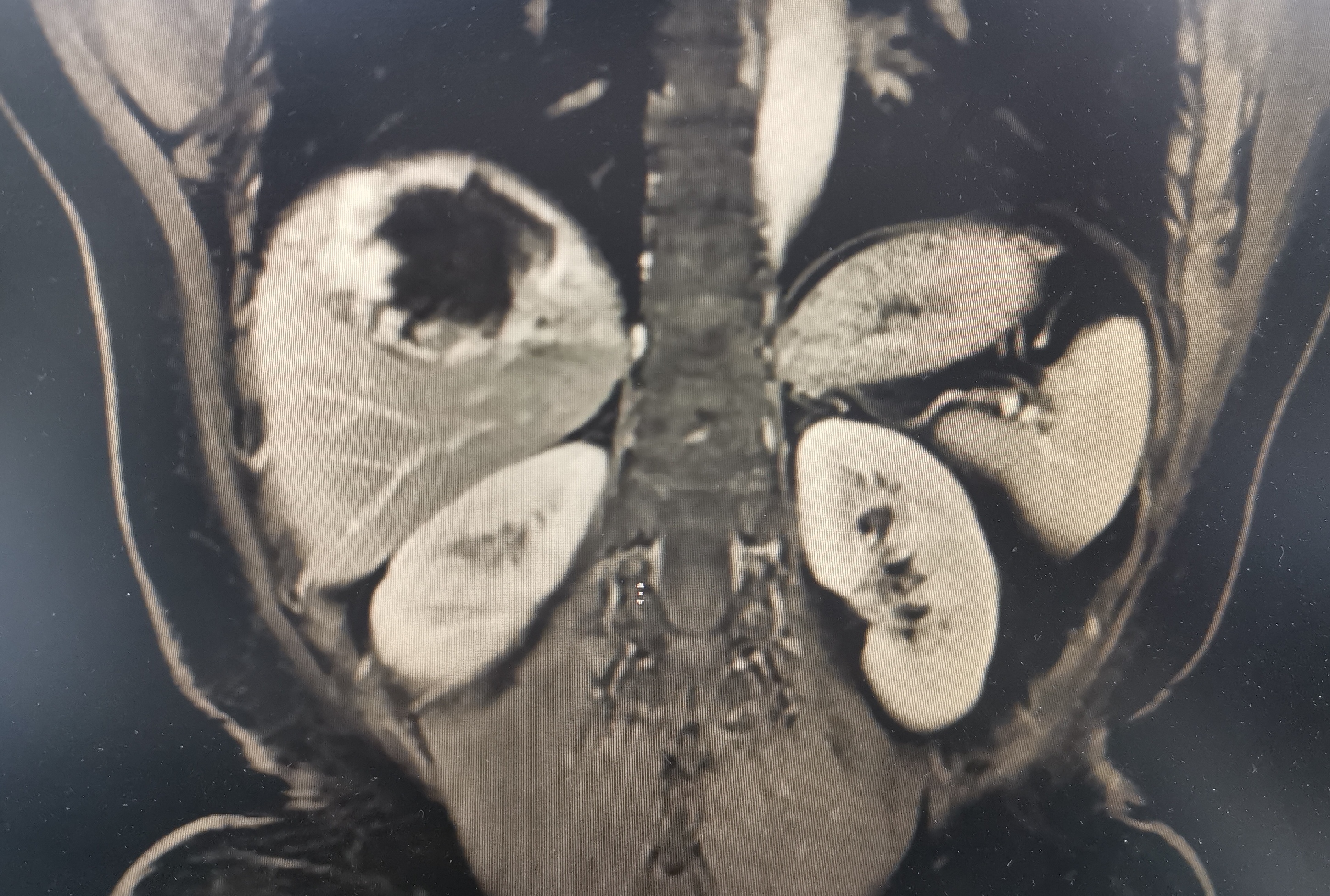
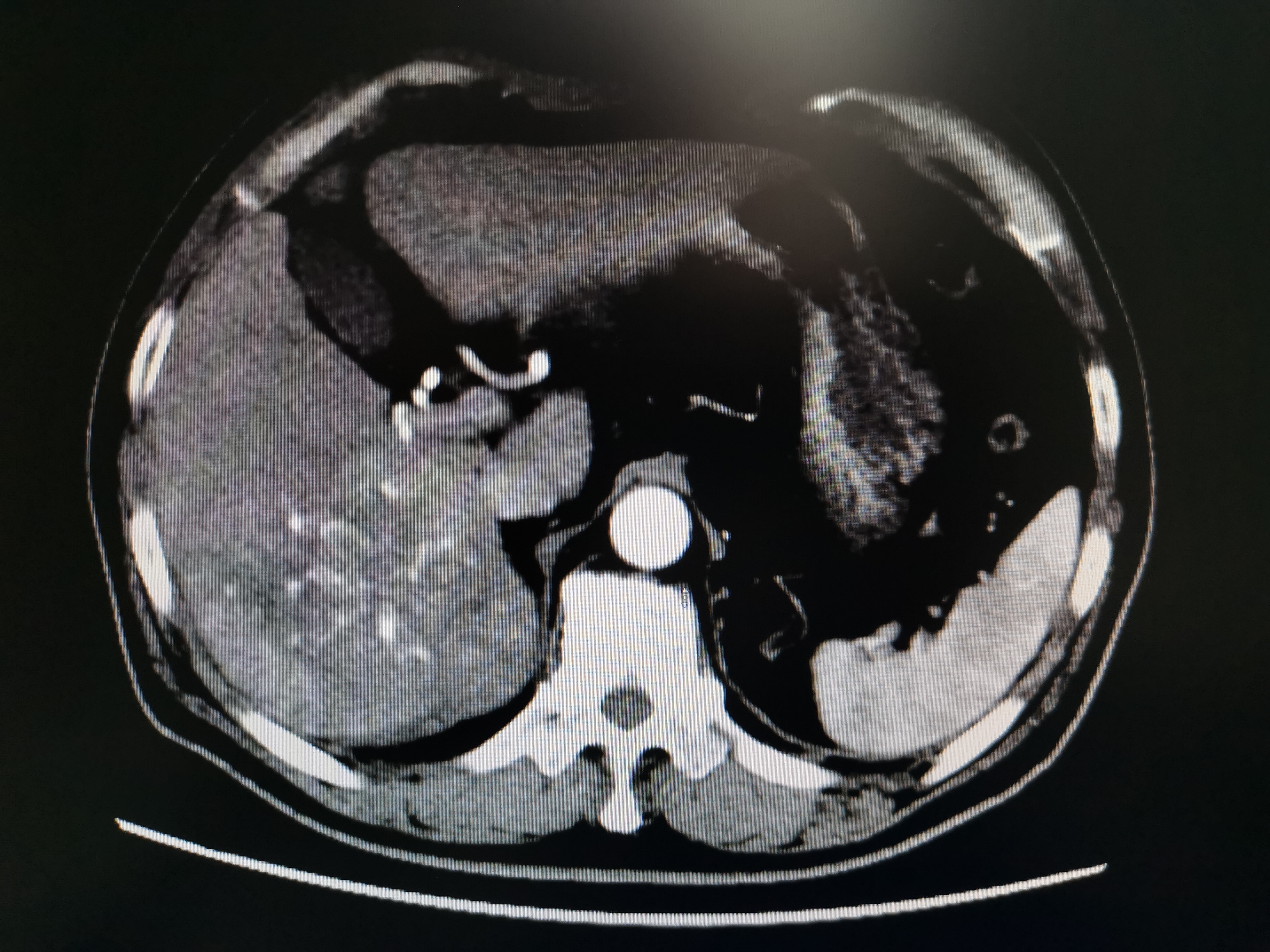
作为一个肝病相关的外科医生,面对和解决门脉高压症问题是没法避免的。门脉高压症患者引起的两个问题需要引起临床医生关注:食道胃底静脉曲张破裂出血及脾大脾功能亢进。食道胃底曲张静脉破裂出血往往是导致肝硬化患者急诊就诊的首要且最为严重的原因,其临床表现为呕血、黑便,其出血量大,出血速度快,如果救治不及时,往往会出现失血性休克,严重者可导致死亡。患者只要有过食道胃底曲张静脉破裂出血的经历,一般终生难忘,想想都后怕。其求治的意愿急切而且强烈,重视程度高,所以及时就诊的比例也相对较高。而对于门脉高压症导致的脾大脾功能亢进问题,就好像不那么引起患者重视。脾大脾功能亢进问题早期往往没有什么特异的临床表现,仅仅是体现在血常规化验中,白细胞、血小板降低,腹部B超报告显示是脾脏增大。患者主观感受上往往意识不到。随着病情的进展,后期表现为脾脏显著增大,部分患者表现为腹腔压迫症状。白细胞、血小板显著降低,患者表现出机体免疫防御能力降低及易出血表现,比如:患者容易感染加重、牙龈出血、周身皮肤容易起瘀点瘀斑……这个时候部分严重患者可表现为肝功能差、凝血功能差。如果患者同时发生肝脏肿瘤、食道胃底静脉曲张破裂出血等状况,因为脾大脾亢导致的血小板低、凝血功能差等问题,使得比如外科手术、内镜下治疗、介入治疗等诊疗手段存在相对禁忌,部分患者会因此无有效治疗手段而延误诊疗、加重病情……到这个时候再去想办法处理脾大脾亢,往往是束手无策,或者是事倍功半……脾大脾亢早期好像不是问题,但是任由其发展,到后期它所引起的问题往往是让你没法处理别的致命问题,这本身就是一个很严重的问题。说的有点绕口,但是道理不难理解。有点像温水煮青蛙,早期不警惕,后期就成青蛙汤了。在临床诊疗中会见到一定比例的患者,发现门脉高压症很多年了,未采取针对性的治疗,任由其发展,到后期肝功能很差了、凝血功能很不好了、血小板非常低了、出血了、长肿瘤了才去就诊,其结果是治疗棘手、治疗效果差、病人又花钱又遭罪,还不一定能救命。 门脉高压症引发的食道胃底曲张静脉破裂出血、脾大脾功能亢进,外科有很好的治疗方式,即能降低食道胃底曲张静脉破裂出血近远期风险,又能解决脾大脾亢,维持持久的疗效。比如脾部分切除断流术,该术式通过切除脾脏大部分,保留一小叶脾脏,既消除了脾亢导致的白细胞、血小板降低问题,使得白细胞、血小板恢复正常,同时还保留了脾脏部分功能。贲门周围血管离断术离断了门静脉系统通过食道胃底的曲张血管向腔静脉系统的分流通道,使得食道胃底曲张静脉缓解或消失,大大降低了食道胃底曲张静脉破裂出血的风险。与分流血管的栓塞方式不同,外科的方式是彻底离断门静脉向腔静脉的分流通道,其疗效立竿见影,效果持久。 下面的图片展示的就是应用脾部分切除断流术治疗门脉高压症合并食道胃底静脉曲张、脾大脾亢患者的术前术后对比图片。术前巨大的脾脏变成了小小的一叶脾。术前粗大的胃冠状静脉形成的重度食道胃底静脉曲张术后完全消失。术前显著降低的白细胞、血小板术后恢复正常。术前差的凝血功能术后基本恢复正常。这就是外科手术的疗效,目标明确,解决问题立竿见影。 我国大部分门脉高压症是由肝硬化导致的,门脉高压症只是一个表现,其本质原因在肝硬化上。外科方式治疗门脉高压症仅仅是治疗门脉高压症引起的问题,其对肝硬化没有治疗作用。现阶段,肝硬化没什么太好的治疗方法,现有的诊疗手段均在于控制及延缓肝硬化的进展,还没见到什么办法能够逆转肝硬化的。虽然外科手段治不了肝硬化,但是在没有有效手段治疗肝硬化的情况下,外科方式通过降低食道胃底静脉曲张破裂出血风险、解决脾大脾亢,改善了患者生存质量、延长患者的生存期,同时为肝病的其他治疗创造了条件,这个是外科治疗门脉高压症的意义所在。
 张鹰 副主任医师 中国人民解放军总医院第五医学中心 普通外科诊疗中心3059人已读
张鹰 副主任医师 中国人民解放军总医院第五医学中心 普通外科诊疗中心3059人已读 - 医学科普 乙状结肠癌的微创手术治疗
乙状结肠是人体结肠的一个区段,上连降结肠,下连直肠,平均长度约40cm左右,因其肠系膜较长,是人体结肠中活动度非常大的一段。其形状酷似“乙”字而得名。原发于乙状结肠的上皮来源的恶性肿瘤,就称为乙状结肠癌。乙状结肠癌是一种消化道恶性肿瘤,肿瘤进展会导致肠管狭窄进而出现肠道梗阻,肿瘤破溃出血出现便血,肿瘤坏死导致肠道穿孔,或者肿瘤累及周围组织及发生远处转移,大大降低患者生存质量及缩短患者生存期。对于乙状结肠癌患者,行根治性切除相较于其他的治疗方式,患者术后生存质量最好及生存时间最长。所以对于能够手术切除的乙状结肠癌患者,首选手术切除。由于乙状结肠的解剖学特点:活动度大,腹腔中游离度大,所以相对其他部位的结肠癌,乙状结肠癌的手术难度相对要小。这就决定了乙状结肠癌特别适合腹腔镜下行根治性手术的微创治疗。腹腔镜下的乙状结肠癌根治术,手术创伤小、术后恢复快,腹壁仅仅需要开5个0.5-1.2cm的Trocar孔和一个长5-10cm取切除标本的切口。术后一般不到一周可出院。对于高龄合并多种基础病的患者,在没有手术禁忌的情况下,为减小手术创伤,更加适合微创手术治疗。患者出院时间可能适当会延长,一般1-2周出院。下面展示的是一位近80岁的乙状结肠癌患者,术前的主要症状就是数月的下腹部不适、大便次数多但是每次量极少。术前肠镜检查是乙状结肠肿瘤,肿瘤近环周,导致肠道明显狭窄。肿瘤表面可见破溃出血。收治入院后,完善各项检查,除外相关禁忌后行腹腔镜下乙状结肠癌根治术,术后恢复良好,一周多出院。
 张鹰 副主任医师 中国人民解放军总医院第五医学中心 普通外科诊疗中心153人已读
张鹰 副主任医师 中国人民解放军总医院第五医学中心 普通外科诊疗中心153人已读 - 医学科普 肝脏血管瘤的微创手术治疗
肝脏血管瘤是肝内一种较为常见的良性肿瘤,为肝内大量的动静脉血管畸形构成的团块状结构,几乎不会癌变。对于肝脏血管瘤的患者,一般条件下不用特别处置,定期随诊观察变化就行。仅仅是在肝脏血管瘤体积过大、增长过快导致腹部不适、有破裂出血风险,或者引起血液学指标变化,比如血小板减少、凝血功能障碍,或者血管瘤长在肝脏关键位置,比如第一、二肝门,血管瘤增大会压迫肝脏重要的管道等情况时才需要临床干预。针对肝脏血管瘤,最为根治的方法是手术切除。由于肝脏血管瘤是良性肿瘤,预后相对好。所以能微创手术切除的尽量选择微创手术切除,既能解决问题,又能减少手术创伤,加快术后的恢复。肝脏血管瘤的微创手术治疗最主要的就是腹腔镜下肝脏血管瘤的手术切除。肝脏血管瘤患者一般不合并有肝脏基础疾病,肝功能好。手术中第一肝门阻断之后,肝脏血管瘤会软化、体积缩小。这几个方面的特点使得肝脏血管瘤的腹腔镜下手术切除相对于肝脏其他的良恶性肿瘤,难度、风险大大减小,所以对于肝脏血管瘤的手术切除,在保证安全的前提下优选腹腔镜下手术切除。下面展示的是一位肝脏S7的血管瘤患者,肿瘤直径约8cm,短期内增长较快,患者有右侧腹部胀痛感,给予行腹腔镜下肝脏右后叶血管瘤切除术,手术顺利,术后患者腹部胀痛感消失,5天恢复顺利出院。
 张鹰 副主任医师 中国人民解放军总医院第五医学中心 普通外科诊疗中心60人已读
张鹰 副主任医师 中国人民解放军总医院第五医学中心 普通外科诊疗中心60人已读 - 典型病例 晚期肝癌患者如何被治愈的-肝癌的转化切除
随着肝癌临床诊疗及基础研究的进步,晚期肝癌患者被治愈已经不是一种理想,而是成为现实中切实可行的事,每天都在实实在在的发生,越来越多的晚期肝癌患者通过局部联合系统治疗治愈。下面展示的是一例老年晚期肝癌患者,基础肝病为乙肝肝硬化。2022-07月检查甲胎蛋白163.9ng/ml,腹部CT增强:肝脏右叶多发肿瘤,直径最大约10.0cm,门脉右支及肝右静脉受累可能。肝脏肿瘤穿刺活检示肝细胞癌、中分化。诊断:原发性肝癌(ⅢA期),给予肝癌介入治疗(TAE+HAIC),术后开始服用仑伐替尼治疗。2023-9月复查,甲胎蛋白10.59ng/ml,腹部增强CT/MRI示肝右叶病变碘油沉积、病变凝固性坏死,残留活性可能。肿瘤最大直径缩小至7.0cm左右。门脉右支及肝右静脉受累可能。2023-09月行肝脏右叶肿瘤切除、胆囊切除,术后恢复顺利。术后病理:大片坏死,少量肝癌细胞(<2%)。术后随诊复查甲胎蛋白正常,腹部增强CT未见肝内活性病变。晚期肝癌临床治愈。该患者就是通过肝癌局部(肝癌介入TAE+HAIC)联合系统治疗(仑伐替尼)使肝癌降期获得手术治疗机会,再行肝癌切除术获得肝癌临床治愈。
 张鹰 副主任医师 中国人民解放军总医院第五医学中心 普通外科诊疗中心40人已读
张鹰 副主任医师 中国人民解放军总医院第五医学中心 普通外科诊疗中心40人已读 - 医学科普 晚期肝癌患者如何被治愈的
随着肝癌临床诊疗及基础研究的进步,肝癌晚期也不是不治之症,大部分肝癌患者通过正规的诊疗可以做到肿瘤被控制,部分患者可以被治愈(晚期肝癌被治愈不是梦)。肝癌晚期患者目前最有效的治疗手段是局部联合系统治疗,局部治疗包括肝癌介入、放疗等手段,肝癌系统治疗包括靶向、免疫以及靶向联合免疫等治疗。下面展示的一位晚期肝癌经过两轮局部(HAIC+TAE)联合系统(靶向联合免疫)治疗被治愈的病例。老年患者,发现是AFP>4000ng/ml,肝癌是肿瘤大于10cm,合并门脉癌栓,临床分期为C期(肝癌晚期)。入院后给予肝癌介入治疗(HAIC联合TAE)、靶向联合免疫(仑伐替尼联合Pd1)治疗。2023-03月、2023-05月分别接受两轮治疗,2023-06月复查AFP恢复正常,肝内肿瘤几乎全部灭活。患者肝功稳定,没有明显并发症,正常生活工作。
 张鹰 副主任医师 中国人民解放军总医院第五医学中心 普通外科诊疗中心55人已读
张鹰 副主任医师 中国人民解放军总医院第五医学中心 普通外科诊疗中心55人已读 - 医学科普 胆囊多发结石胆囊炎的外科治疗
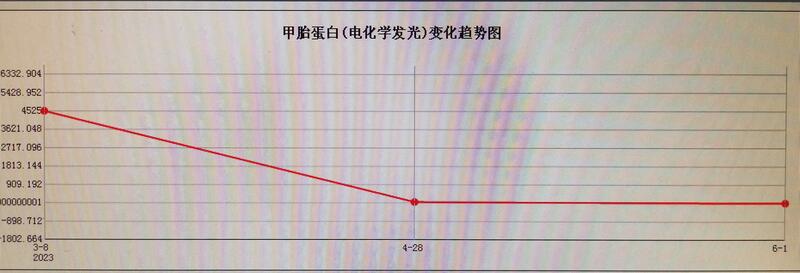
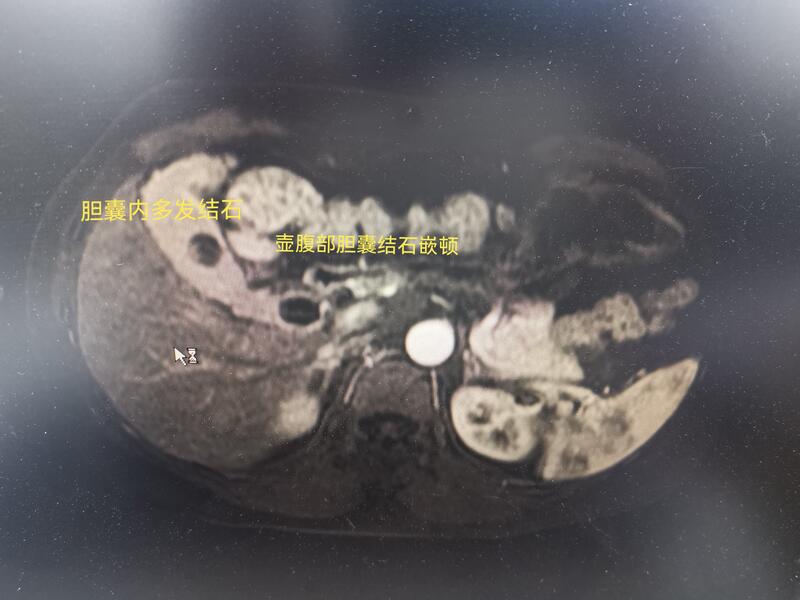
胆囊多发结石导致胆囊炎发作,不是个大病,也不是个特别复杂的病,但是反复发作的胆囊炎,却让患者痛彻肝肠,每次胆囊炎的发作都让人刻骨铭心,有些患者形容痛起来想死的心都有。病不大,却严重影响患者的生活质量。胆囊多发结石导致的胆囊炎,其根本原因是由于胆囊结石堵塞胆汁的排出通道(壶腹部或者胆囊管),引起胆汁排泄不畅,导致胆囊内压力增高,胆囊表面张力增大,形成炎症。其治疗起来也不复杂,对症的治疗当时就是禁食、消炎等治疗,一般症状可缓解。对因治疗就是行腹腔镜下胆囊切除术,把胆囊切除了,彻底解除胆囊炎的发作。手术效果立竿见影,患者切完胆囊就好。而且应用的是腹腔镜下手术,患者腹壁只有1-3个直径0.5-1.2cm穿刺孔,手术创伤小,恢复快,一般术后2-3天就可出院。腹壁的穿刺孔愈合之后,如果没有明显的瘢痕体质,不仔细看都看不出来。人本性中一般都有个执念,就是害怕损失。尤其对于得了胆囊结石胆囊炎的患者,虽然被这个病折磨得死去活来,但是就是不愿意切除胆囊。总觉得天生的胆囊切除了就没有了,会对身体产生不良的影响。其实对于胆囊多发结石导致胆囊炎反复发作的患者,之所以会反复发作,肯定是胆囊内的结石堵塞住了胆汁排出通道。这种堵塞好多有结构基础在,最终的效果就是胆汁排泄不畅。胆囊的胆汁排泄不畅,内部的胆汁会变得更加浓缩粘稠,会进一步加重胆汁的排泄不畅,也会加重胆囊结石的形成,本身就是个恶性循环。这种胆囊其实已经失去了正常的胆囊功能,起不到了其该有的作用。同时反复发作的炎症,会让患者反复承受剧烈腹痛的折磨。对于胆囊这个脏器,这种情况下,其已经没有了正常的功能,同时还不断发炎导致腹痛。理性的分析判断一下,直接切掉是最好的选择。对于患者来说,由于不了解医疗相关的基础知识,所以不太好作出理性的判断,一直被本能的执念绑架,再痛也忍着坚持着。其实跟患者把胆囊结石胆囊炎相关的医疗基础知识讲清楚,他们自己也很容易作出理性的判断选择。下面展示的就是一位胆囊多发结石的年轻患者,遭受反复发作的胆囊结石胆囊炎的折磨,总想着靠注意饮食、打针吃药保住胆囊,但效果有限,严重影响了他的工作生活。最后实在受不了决定做手术。这个患者胆囊炎反复发作的原因就是胆囊里面有一个直径约1.0cm的结石嵌顿住了胆囊壶腹,导致胆汁排泄不畅。行腹腔镜下胆囊切除术,术中发现患者胆囊结石嵌顿在胆囊壶腹部,结石嵌顿的特别紧,自然状态下根本没法松动,所以患者靠打针、吃药及注意饮食疗效甚微。手术也不复杂,分别结扎离断胆囊动脉、胆囊管后,胆囊很快就切下来了。术后2天患者出院,疼痛一去不复返。对于胆囊多发结石导致的胆囊炎患者,手术治疗效果是立竿见影的。
 张鹰 副主任医师 中国人民解放军总医院第五医学中心 普通外科诊疗中心26人已读
张鹰 副主任医师 中国人民解放军总医院第五医学中心 普通外科诊疗中心26人已读 - 医学科普 特发性门脉高压合并门脉血栓、门脉海绵样变的脾(部分)切除断流术治疗
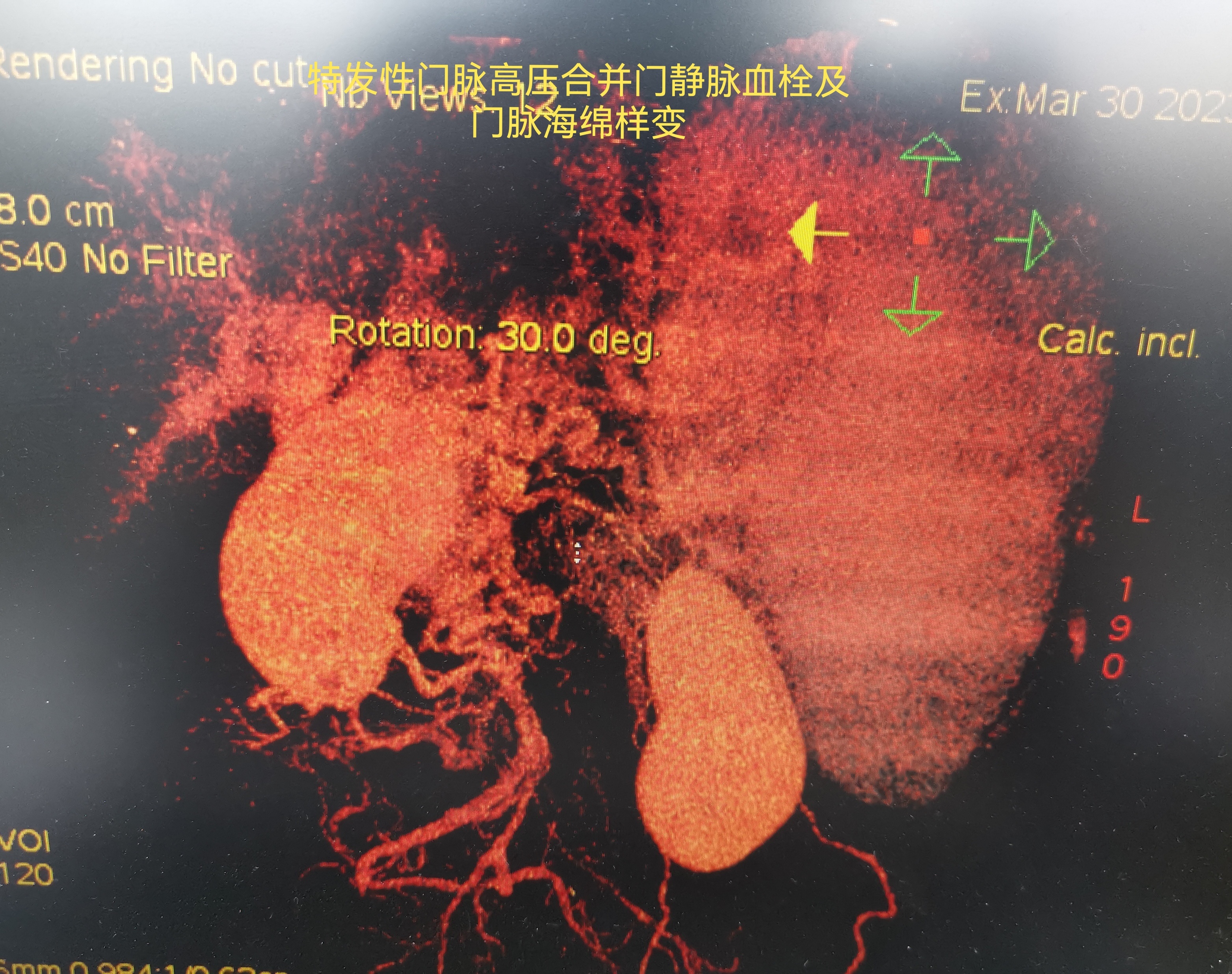
特发性门脉高压症是门脉高压症里面一种病例数不多的类型,患者没有肝硬化,门脉高压症形成的原因是源于肝脏的血管病变。大部分患者是因为脾脏显著增大,白细胞、血小板明显降低就诊,有部分患者是合并有食道胃底曲张静脉破裂出血就诊。这类患者往往比较年轻,不知不觉中疾病进展,有了症状才去就诊,查了一通之后往往只能发现有门脉高压症表现(食道胃底静脉曲张、脾大、脾功能亢进),却查不出来具体的原因。最终的准确诊断依赖于肝脏病理活检,大部分提示的是非硬化性门脉高压,考虑肝脏血管病变。这类患者有个特点就是门静脉压力比较高,门静脉系统血管会显著增宽、曲张,脾脏明显增大,好多都是合并有巨脾。随着门静脉系统血流动力学的改变,门静脉系统会逐渐形成门静脉血栓,血栓有进行性加重的趋势。血栓形成机化后导致部分门静脉闭塞,门静脉周围大量侧枝循环血管形成,门静脉海绵样变形成,保证着肝脏的门静脉系统的血流灌注。这类患者疾病进展到一定程度,会导致重度食道胃底曲张静脉,反复出血。脾脏显著增大,白细胞、血小板显著降低,脾功能亢进明显。门静脉主干往往闭塞,周围形成大量门脉海绵样变。患者面临的核心问题是食道胃底曲张静脉破裂出血风险、巨脾及严重的脾功能亢进。对于这类患者的诊疗往往比较棘手,由于患者严重的脾功能亢进导致的白细胞、血小板显著降低,使得针对食道胃底静脉曲张破裂出血的内镜下治疗存在相对禁忌。患者由于门静脉的血栓形成,使得TIPS治疗也无法实施。而且使得肝脏移植也没法实施。由于门静脉周围大量的门脉海绵样变的形成,早期的理念是不建议行脾脏切除的,因为脾脏切除之后血小板的显著增高及脾静脉残端血管盲端的形成会加重门静脉系统血栓,有可能导致门脉海绵样变的血管内血栓形成而闭塞,导致肝脏门静脉的血管灌注减少或者消失,诱发肝功能不全。近年兴起的新术式脾部分切除断流术,由于行的是脾脏部分切除,保留了部分脾脏及剩余脾脏的血管,使得剩余脾脏的血液能够通过脾静脉回流入门静脉,由于门静脉系统有血液回流的冲刷作用,使得门静脉系统血栓形成的几率降低,尤其是对于门静脉周围的海绵样变,由于有回流的血液,也使得其内部形成血栓的几率降低。针对特发性门脉高压合并门脉血栓、门脉海绵样变的患者,如果患者反复出血、巨脾以及严重的脾功能亢进,行脾部分切除断流术可以作为一种有效的治疗手段来降低食道胃底曲张静脉破裂出血风险,解决脾大脾功能亢进。有的时候,脾部分切除可能就成为了唯一能够实施的治疗手段。但是对于特发性门脉高压合并门静脉血栓、门脉海绵样变的患者,由于腹腔中形成大量的异常分流、曲张血管,脾脏显著增大,门静脉周围海绵样变的形成,使得手术的难度及风险大大增加,可能是门脉高压症手术方面的天花板级别的手术。这类患者的脾部分切除断流术手术时间长、出血风险大,还不一定能够保留住部分剩余脾脏。而且术后脾脏断面出血、腹腔出血的风险也大大增加。但是一旦实施成功,能够彻底解除患者的脾大脾亢,缓解食道胃底静脉曲张,有效降低出血风险,患者生活质量大大改善。下面展示的就是一位特发性门脉高压症合并食道胃底静脉曲张、巨脾脾功能亢进;门脉系统血栓、门脉海绵样变的患者。该患者巨脾,有腹胀症状,食道胃底静脉重度曲张,出血风险极大。门脉系统血栓形成机化,大量海绵样变,腹腔大量异常分流、曲张血管。就诊我科后,综合评估完,认为行脾部分切除断流术能够降低患者出血风险,解除脾大脾亢,改善患者生活质量。手术难度大,但是术前周密规划,手术风险可控,疗效也有保证。患者顺利行脾部分切除断流术,手术时间较长,患者术后恢复顺利。术后复查显示剩余脾脏存活良好,门静脉系统血栓未见加重,门静脉系统血管结构趋向正常。患者白细胞血小板恢复正常,腹胀症状消失,手术效果立竿见影。
 张鹰 副主任医师 中国人民解放军总医院第五医学中心 普通外科诊疗中心237人已读
张鹰 副主任医师 中国人民解放军总医院第五医学中心 普通外科诊疗中心237人已读 - 医学科普 孤立性胃静脉曲张合并胃肾分流患者的微创手术治疗
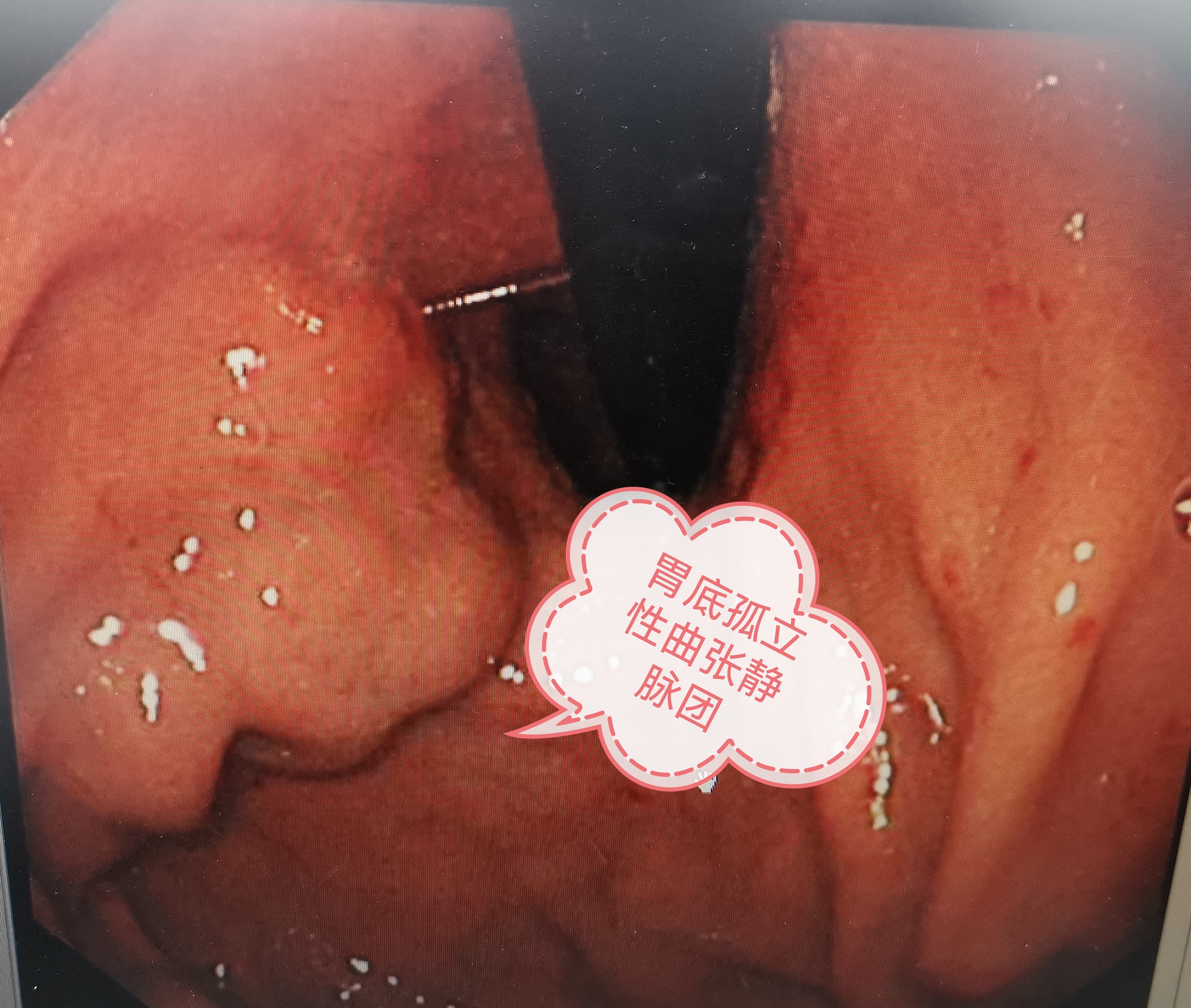
门脉高压症合并孤立性胃静脉曲张、胃肾分流是门脉高压症的一种少见类型,病人表现为胃底孤立的曲张静脉团,一旦破裂出血,出血量大,救治不及时可危及生命。胃底孤立性的静脉曲张一般合并有胃肾分流,这就导致了这类患者一旦发生胃底曲张静脉破裂出血,不能用常规的内镜下组织胶栓塞剂止血治疗,因为存在的胃肾分流很可能会导致异位栓塞,最常见的就是肺栓塞,一旦发生,死亡率极高。对于这类患者,内镜下止血治疗存在相对禁忌。这类患者如果出血,能否做TIPS治疗呢,理论上是可以的。TIPS治疗后在肝内建立了一个人工的门腔分流通道,对于降低门脉压力有一定的作用。但是却不能改变胃底孤立性静脉曲张的血流模式,对于胃底孤立性胃静脉曲张没有直接的治疗作用。而且TIPS建立的肝内门腔分流通道大大增加了肝性脑病的几率。球囊阻塞逆行曲张静脉闭塞术(BRTO:Ballon-OccludedRetrogradeTransvenousObliteration),可作为合并胃肾分流的胃底孤立性静脉曲张患者的一种治疗方式,但是也存在栓塞剂异位栓塞的风险,一旦发生异位栓塞,后果严重。所以,对于门脉高压症合并胃底孤立性静脉曲张、胃肾分流的患者,常规的内镜下治疗、TIPS治疗、BRTO治疗都不是最好的选择。腹腔镜下的胃底孤立性静脉曲张、胃肾分流离断术是一种彻底的根治胃底孤立性静脉曲张的手术术式,其基本原理就是在腹腔镜下离断胃底孤立静脉曲张的来源血管(门静脉分支的属支,胃冠状静脉分支最常见)、去路血管(胃肾分流血管),胃底孤立性静脉曲张血管团的来龙去脉都被离断之后,没有了血流,血管自然就消失不见了。而且是通过腹腔镜下手术,腹壁仅仅只有4-5个直径0.5cm至1.0cm的切口,由于手术创伤小,术后恢复极快。腹壁切口愈合后留下很小的瘢痕,不仔细看,可能都看不出来。该术式针对门脉高压症合并孤立性胃静脉曲张、胃肾分流,兼顾有效性与微创性。相较于内镜下治疗、TIPS、BRTO治疗不会有异位栓塞、肝性脑病的风险。是这类患者一种优选的治疗手段。下面展示的一位接受腹腔镜下胃底孤立性静脉曲张、胃肾分流离断术患者的资料:患者术前胃镜可见胃底明显的孤立性的曲张血管团。上腹部+下腹部CTA+CTP:可见胃底孤立性曲张静脉团合并有胃肾分流。腹腔镜下手术后第6天复查上腹部+下腹部CTA+CTP可见胃底孤立性曲张静脉团、胃肾分流消失。手术效果立竿见影,患者术后1周出院!
 张鹰 副主任医师 中国人民解放军总医院第五医学中心 普通外科诊疗中心72人已读
张鹰 副主任医师 中国人民解放军总医院第五医学中心 普通外科诊疗中心72人已读 - 医学科普 脾大脾亢患者的手术治疗—脾部分切除术
临床中会接诊到一部分门脉高压症患者,没有呕血、黑便病史,没有严重的食道胃底静脉曲张;或者有过呕血、黑便病史,但是经过多次内镜治疗后食道胃底静脉曲张明显缓解或者消失。食道胃底静脉曲张导致的出血风险小,对于患者的生活质量或者生命安全不构成影响。但是患者却有显著增大的脾脏,严重的脾功能亢进导致的白细胞、血小板显著降低。由于腹腔中有巨大的脾脏,脾脏从左侧腹腔过中线延伸到右侧腹腔,患者自觉腹胀,自己能触及腹腔中的巨大脾脏。每次检查化验,白细胞、血小板会特别低,而且随时间的推移越来越低,有些患者白细胞低于1.010^9/L,血小板低于20.010^9/L。由于白细胞显著降低,可以出现免疫功能减退,普通的感冒也能演化成为重症肺炎。由于血小板显著降低,患者凝血功能会明显受到影响,容易牙龈出血,身体皮肤黏膜出现瘀血瘀斑。脾大脾亢特别严重的患者还能够合并胆红素增高……这类患者虽然没有食道胃底曲张静脉破裂出血导致的呕血、黑便问题,但是显著增大的脾大和脾功能亢进已经影响到患者的生活质量及身体机能。有这类情况的患者,体会特别深。肚子里面有个大大的脾脏,压着胃肠等脏器,吃点东西就饱。自己都能摸着大大脾脏,担心碰着磕着给整脾破裂了,脾破裂可是能死人的。牙龈出血、身体瘀血瘀斑,每次化验白细胞、血小板越来越低,凝血功能越来越差,胆红素越来越高……除了身体不舒服,就是极度的揪心。针对这部分患者,平常的升白升血小板的药物治疗,一般没有什么明显且持续的疗效,用药后白细胞、血小板会短暂性的增高,过段时间又会降低。脾栓塞治疗也是短暂的能够将白细胞、血小板升高,但是时间久了,白细胞、血小板又会降低。而且有可能会导致脾脏坏死后的广泛腹腔粘连、脾脓肿等可能。这类患者,目前没有引起医生们的足够重视,大部分患者就诊消化内科的时候基本都是开点药,或者被告知没什么特别有效的办法。所以很多患者就是这么拖着,脾越来越大,脾亢越来越重……最后拖得指标越来越差,什么治疗也做不了…近年来,随外科技术水平的不断提升,针对门脉高压症患者形成的脾大脾亢,对于门脉高压症外科来说,不是特别棘手的问题。通过脾脏部分切除术,切除患者大部分脾脏,保留脾脏很小的一部分及其血管,就能够很好的解决脾大脾亢的问题。手术效果立竿见影,术后不到一周,患者白细胞、血小板就能够恢复正常,而且疗效持久,能够长久维持。由于大部分脾脏被切除,对于巨脾导致的腹腔压迫症状,术后立马消失。恢复好之后,患者由于腹腔没有巨脾,而是一个相对正常大小的脾脏,所以患者术后自我感觉上异常轻松。从日常的活动,到适当的锻炼,再到相对剧烈一点的运动,患者自己都能觉察到身体的变化。脾脏部分切除,由于保留了部分脾脏的血管,使得门静脉系统有来自剩余脾脏的血液回流,避免脾血管盲端的形成,所以患者术后门静脉系统血栓形成的几率也大大降低,解除了很多患者担心门静脉系统血栓形成的后顾之忧。下面展示的就是近日行脾部分切除的一例巨脾患者,脾脏显著增大,脾功能亢进重,白细胞、血小板显著降低。术后不到一周白细胞、血小板恢复正常。术后腹腔巨脾的压迫感和沉重感立马消失。由于门脉高压症特殊的病理生理状态,针对门脉高压症患者的脾部分切除术,如果没有门脉高压症外科相关的技术手段及临床经验,做这类手术风险较大,术中术后出血风险也高。所以能够开展脾部分切除的医疗单位不多。很多门脉高压症患者各地就诊的时候可能就没听过脾部分切除术。但是我相信,随着医疗科普的不断普及,这类患者会越来越多知道这项技术,也能够受惠于这项技术。
 张鹰 副主任医师 中国人民解放军总医院第五医学中心 普通外科诊疗中心648人已读
张鹰 副主任医师 中国人民解放军总医院第五医学中心 普通外科诊疗中心648人已读 - 典型病例 容光焕发-脾切断流术后(气色好转)
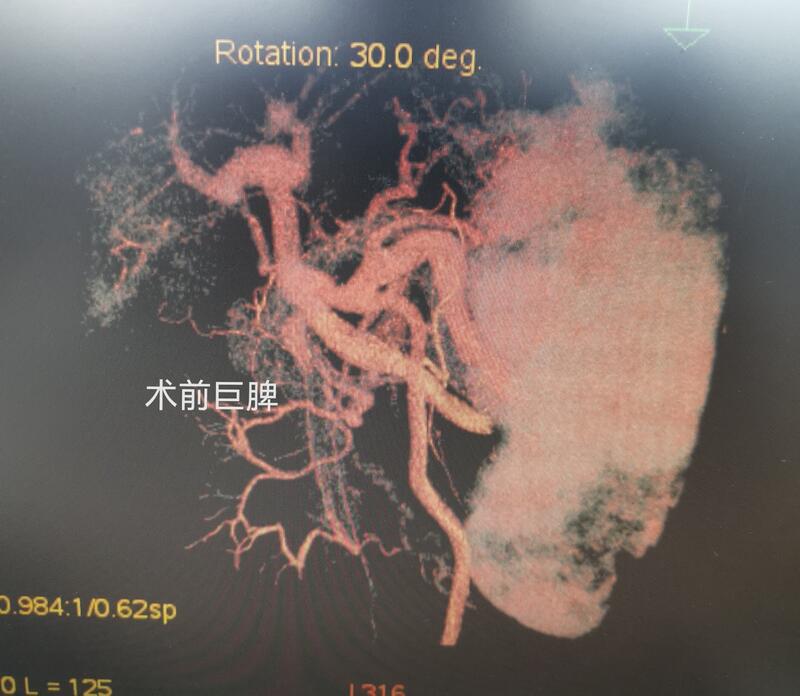
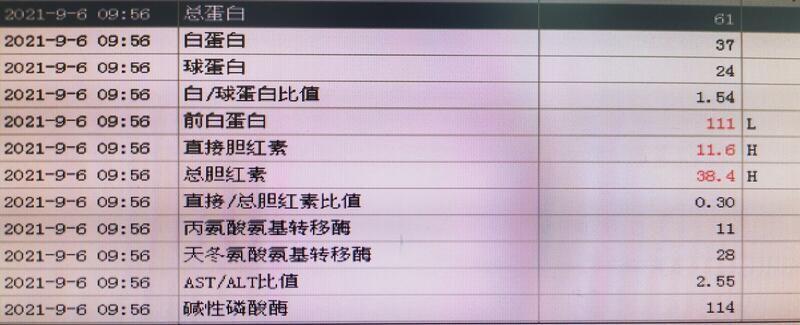
2022-07月,阿姨跟家人来门诊复查,好久不见,发现阿姨容光焕发,比起术前,面色好了不少,精神状态也好了许多。还记得2021-09月,阿姨来门诊就诊的时候,面色晦暗,眉头紧锁,焦虑异常。阿姨跟我说2020-12月因门脉高压症在当地医院做的TIPS术及脾栓塞术。术后1个月就再次出现出血,检查显示TIPS支架堵塞,再次做了1次TIPS术,术后又出现黑便,进一步到我们医院门诊就诊,收治入院。入院完善各项检查,于2021-09月行脾切断流术,术后恢复顺利出院。定期复查,一般状况挺好。这次也是复查而来,给我感觉是阿姨面色好了不少。化验指标示白细胞、血小板、血色素正常,凝血正常,肝功基本正常。腹部CT门脉重建显示门静脉结构基本恢复正常。以前记得前辈主任们跟我们说过,门脉高压症的病人由于肝硬化重,肝功能欠佳,很多病人面色晦暗,气色特别不好。但是做了脾切术后,病人肝功都会有所好转,病人面色也会变得更好。前辈主任们戏称为切脾有美容作用。这次见到阿姨的状态、气色,我感觉阿姨做完手术后,的确起到了美容效果。
 张鹰 副主任医师 中国人民解放军总医院第五医学中心 普通外科诊疗中心418人已读
张鹰 副主任医师 中国人民解放军总医院第五医学中心 普通外科诊疗中心418人已读





